The Impact of Serum Ghrelin on Body Mass Index in Children with Type1 Diabetes Mellitus
DOI:
https://doi.org/10.32007/jfacmedbaghdad2769Keywords:
Body Mass Index, Fasting Blood Glucose, Ghrelin, Glycated Hemoglobin, Type 1 Diabetes MellitusAbstract
Background: Insulin produced by pancreatic β cells ceases in people with type1 diabetes mellitus, an endocrine disease caused by autoimmune damage. It can cause weight loss. Energy balance controls the secretion of ghrelin, a peptide hormone made by entering endocrine cells found in the oxyntic glands of the stomach fundus.
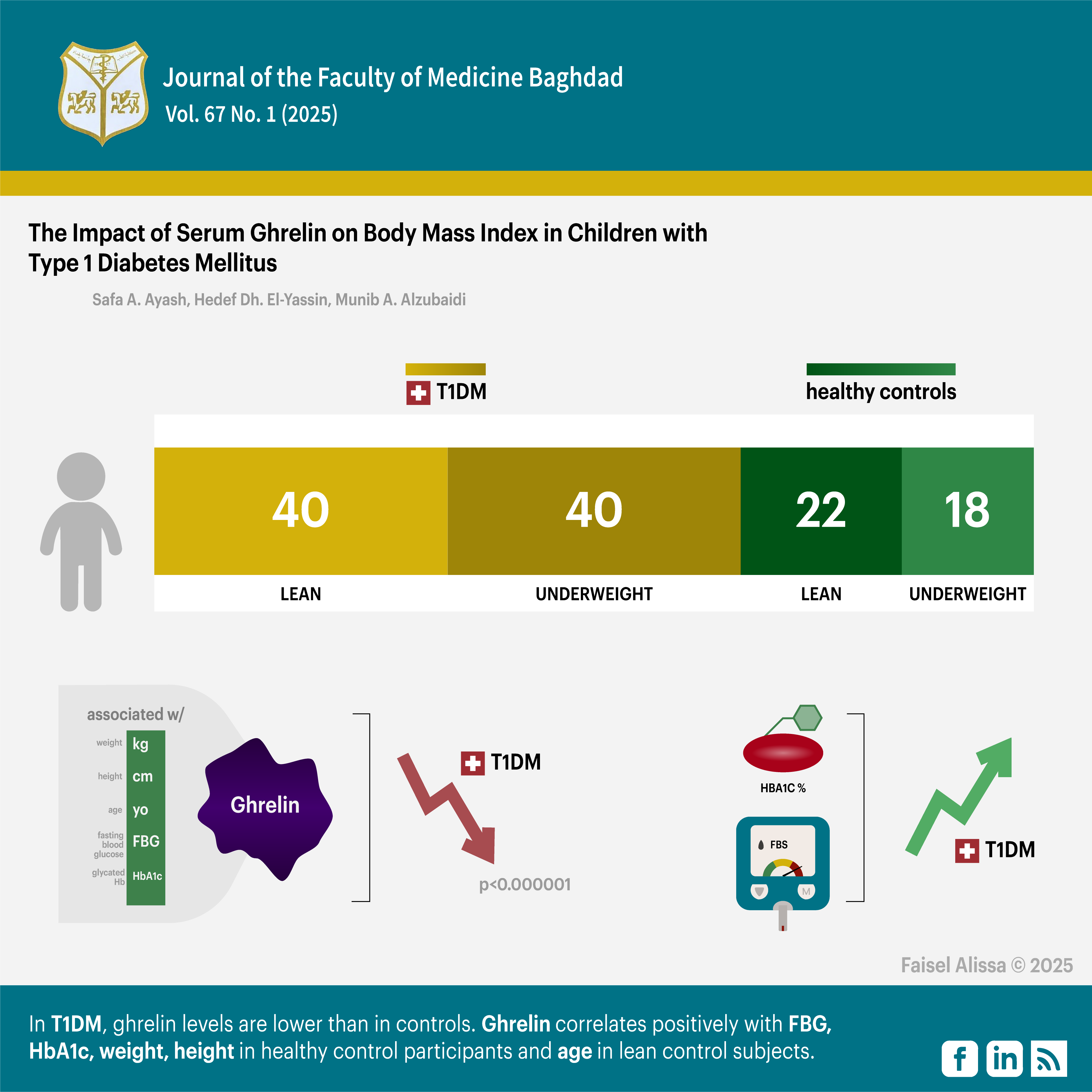
Objectives: This study aimed to investigate the relationship between serum ghrelin and body mass index in newly diagnosed children with type 1 diabetes mellitus.
Methods: The study involved 120 pediatric participants aged 2-14 years conducted from February to May 2024. They were divided into four groups: group 1 contains 40 lean patients with type 1 diabetes mellitus and a body mass index ≥85 percentile, group 2: 40 underweight patients with type1 diabetes mellitus and a BMI ≥5 percentile, group 3: 22 healthy lean controls with a body mass index <85 percentile, group 4: 18 healthy underweight controls with a body mass index ≥5 percentile. The study measured fasting serum glucose, ghrelin, and HbA1c.
Results: Diabetics patients had significantly lower ghrelin levels compared to controls. Underweight diabetics had higher mean HbA1c and fasting blood glucose compared to lean and underweight controls.
Conclusion: In type1 diabetes mellitus patients, ghrelin levels are lower than in controls. Ghrelin correlates positively with FBG, HbA1c, weight, and height in healthy control participants (lean and underweight) and age in lean control subjects. No association was found between ghrelin and the patient (T1DM).
eceived: Oct. 2024
Revised: Dec. 2024
Accepted: Jan. 2025
Published April 2025
Downloads
References
Nekoua MP, Alidjinou EK, Hober D. Persistent coxsackievirus B infection and pathogenesis of type 1 diabetes mellitus. Nat Rev Endocrinol. 2022;18(8):503–16. https://doi.org/10.1038/s41574-022-00688-1 . Epub 2022 Jun 1. PMID: 35650334; PMCID: PMC9157043.
2. Mobasseri M, Shirmohammadi M, Amiri T, Vahed N, Fard HH, Ghojazadeh M. Prevalence and incidence of type 1 diabetes in the world: a systematic review and meta-analysis. Heal Promot Perspect. 2020;10(2):98. https://doi.org/10.34172/hpp.43143. PMID: 32296622; PMCID: PMC7146037.
3. Mihalache L, Gherasim A, Niţă O, Ungureanu MC, Pădureanu SS, Gavril RS, et al. Effects of ghrelin in energy balance and body weight homeostasis. Hormones [Internet]. 2016;15(2):186–96. Available from: https://doi.org/10.14310/horm.2002.1672
4. Solomou S, Korbonits M. The role of ghrelin in weight-regulation disorders: Implications in clinical practice. Hormones. 2014;13(4):458–75. https://doi.org/10.14310/horm.2002.1551 . PMID: 25555181.
5. NoorAldeen ZE, EL-Yassin HD, Al Naddawi MN. Suppression of Insulin Secretion by Ghrelin and The Deterioration of Glucose Tolerance in Healthy Children. J Fac Med Baghdad [Internet]. 2013 Jul 1;55(3 SE-Articles):254–7. Available from: https://doi.org/10.32007/jfacmedbagdad.553626
6. Rhea EM, Salameh TS, Gray S, Niu J, Banks WA, Tong J. Ghrelin transport across the blood–brain barrier can occur independently of the growth hormone secretagogue receptor. Mol Metab. 2018;18:88–96 https://doi.org/10.1016/j.molmet.2018.09.007 . Epub 2018 Sep 24. PMID: 30293893; PMCID: PMC6308033.
7. Razak Abdl Ghani ZA, Mukhtar RS, Fadhel MA, Turki KM. Impact of weight loss achieved through gastric sleeve surgery with circulating level of ghrelin hormone in obese Iraqi subjects. J Fac Med Baghdad [Internet]. 2015 Apr 5;57(1 SE-Articles):50–3. https://doi.org/10.32007/jfacmedbagdad.571308
8. Ramasamy I. Physiological Appetite Regulation and Bariatric Surgery. J Clin Med. 2024;13(5):1347. https://doi.org/10.3390/jcm13051347 . PMID: 38546831; PMCID: PMC10932430.
9. Marcovecchio ML, Hendriks AEJ, Delfin C, Battelino T, Danne T, Evans ML, et al. The INNODIA Type 1 Diabetes Natural History Study: a European cohort of newly diagnosed children, adolescents and adults. Diabetologia. 2024;67(6):995–1008. https://doi.org/10.1007/s00125-024-06124-5 . Epub 2024 Mar 22. PMID: 38517484; PMCID: PMC11058619.
10. Keşim DA, Kelle M, Aşır F, Kaya HK, Diken H, Gökdemir GŞ, et al. Investigation of the relationship between plasma ghrelin levels and muscle atrophy in experimental diabetic rats. Pol J Vet Sci. 2024;279–88. Polish Journal of Veterinary Sciences
https://doi.org/10.24425/pjvs.2024.149358
11. Polkowska A, Szczepaniak I, Bossowski A. Assessment of serum concentrations of ghrelin, obestatin, omentin‐1, and apelin in children with type 1 diabetes. Biomed Res Int. 2016;2016(1):8379294.
https://doi.org/10.1155/2016/8379294 . Epub 2016 Jan 19. PMID: 26904686; PMCID: PMC4745415.
12. Shaikh I, Ibrahim MN, Laghari T, Chachar S, Riaz M, Ahmed SH. Comparison of Body Composition Bio Electrical Impedance Analysis of Type-1 Diabetes vs. Non-Diabetes in Children and Adolescent. Liaquat Natl J Prim Care. 2024; https://doi.org/10.37184/lnjpc.2707-3521.6.9
13. De Keukelaere M, Fieuws S, Reynaert N, Vandoorne E, Kerckhove K Vande, Asscherickx W, et al. Evolution of body mass index in children with type 1 diabetes mellitus. Eur J Pediatr. 2018;177:1661–6. https://doi.org/10.1007/s00431-018-3224-9 . Epub 2018 Aug 9. PMID: 30091111.
14. Rahman MS, Hossain KS, Das S, Kundu S, Adegoke EO, Rahman MA, et al. Role of insulin in health and disease: an update. Int J Mol Sci. 2021;22(12):6403. https://doi.org/10.3390/ijms22126403 . PMID: 34203830; PMCID: PMC8232639.
15. Ochocińska A, Wysocka-Mincewicz M, Świderska J, Cukrowska B. Selected serum markers associated with pathogenesis and clinical course of type 1 diabetes in pediatric patients—The effect of disease duration. J Clin Med. 2023;12(6):2151. https://doi.org/10.3390/jcm12062151 . PMID: 36983153; PMCID: PMC10051659.
16. Reed J, Bain SC, Kanamarlapudi V. The Regulation of Metabolic Homeostasis by Incretins and the Metabolic Hormones Produced by Pancreatic Islets. Diabetes, Metab Syndr Obes. 2024;2419–56. https://doi.org/10.2147/DMSO.S415934 . PMID: 38894706; PMCID: PMC11184168.
17. Li J, Huang P, Xiong J, Liang X, Li M, Ke H, Chen C, Han Y, Huang Y, Zhou Y, Luo Z, Feng D, Chen C. Serum levels of ghrelin and LEAP2 in patients with type 2 diabetes mellitus: correlation with circulating glucose and lipids. Endocr Connect. 2022 May 27;11(5):e220012. https://doi.org/10.1530/EC-22-0012 . PMID: 35521798; PMCID: PMC9175609.
18. Lopes KG, Silva VL da, Lopes F de AM, Bouskela E, Souza M das GC de, Kraemer-Aguiar LG. Ghrelin and glucagon-like peptide-1 according to body adiposity and glucose homeostasis. Arch Endocrinol Metab. 2023;67(4):e000611. https://doi.org/10.20945/2359-3997000000611 . PMID: 37252699; PMCID: PMC10665067.
19. Picciotto S. Regulation of Ghrelin: A Possible Treatment Option for Obesity and Diabetes. Sci J Lander Coll Arts Sci. 2015;8(2):8. Retrieved from https://touroscholar.touro.edu/sjlcas/vol8/iss2/8
20. Özcan B, Delhanty PJD, Huisman M, Visser JA, Neggers SJ, van der Lely AJ. Overweight and obesity in type 1 diabetes is not associated with higher ghrelin concentrations. Diabetol Metab Syndr. 2021;13:1–7. https://doi.org/10.1186/s13098-021-00699-4 . PMID: 34294136; PMCID: PMC8296697.
21. Leinonen T, Kesäniemi YA, Hedberg P, Ukkola O. Serum ghrelin and prediction of metabolic parameters in over 20-year follow-up. Peptides. 2016;76:51–6. https://doi.org/10.1016/j.peptides.2015.12.002 . Epub 2015 Dec 22. PMID: 26721207.
22. Young ER, Jialal I. Biochemistry, ghrelin. 2019; In: StatPearls. StatPearls Publishing, Treasure Island (FL); 2023. PMID: 31613472.
23. Lv Y, Liang T, Wang G, Li Z. Ghrelin, a gastrointestinal hormone, regulates energy balance and lipid metabolism. Biosci Rep. 2018 Oct;38(5). https://doi.org/10.1042/BSR20181061 . PMID: 30177523; PMCID: PMC6153372.
24. Mani BK, Shankar K, Zigman JM. Ghrelin’s Relationship to Blood Glucose. Endocrinology [Internet]. 2019 May 1;160(5):1247–61. Available from: https://doi.org/10.1210/en.2019-00074
25. Haddawi KH, Al-Ziaydi AG, Al-Kathem Al-Khalidi FA. The role of adipokines and ghrelin in interactions and clinical implications in childhood obesity. J Educ Health Promot. 2024;13:40. https://doi.org/10.4103/jehp.jehp_972_23 . PMID: 38545313; PMCID: PMC10968273.
Downloads
Published
Issue
Section
License
Copyright (c) 2025 Safa A. Ayash, Hedef Dh. Elyaseen, Munib A. Alzubaidi

This work is licensed under a Creative Commons Attribution 4.0 International License.











 Creative Commons Attribution 4.0 International license..
Creative Commons Attribution 4.0 International license..


